镇静剂和阿片类药物通常以输注的形式给予重症监护病房 (ICU) 的插管、机械通气患者。多项研究,包括澳大利亚大型镇痛镇痛研究,已证实深度镇静与并发症有关,如不能活动、院内感染、压力性损伤、ICU 获得性虚弱、谵妄、使用身体束缚、长时间机械通气、需要用于气管切开术,并增加死亡率。
提出的解决方案主要侧重于通过“轻度镇静”、每日唤醒试验、镇静滴定方案以及重新评估持续镇静的必要性来影响良好的临床实践。尽管如此,最近的调查表明深度镇静仍然很常见,意味着需要探索替代策略。例如,与半衰期较长的镇静剂(如苯二氮卓类药物)相比,使用异丙酚等半衰期较短的镇静药物输注的策略可以带来更好的结果。
然而,澳大利亚 ICU 常用的阿片类药物作用持续时间较长,例如,芬太尼的半衰期较长,而吗啡会代谢为半衰期较长的活性代谢物。有史以来最大规模的 ICU 镇痛研究(ANALGESIC 试验)表明,对于需要机械通气的成年患者,与吗啡相比,芬太尼输注显着增加了第 28 天的中位无呼吸机天数 (VFD)。他们的结论是,阿片类输注剂的选择可能会影响临床结果,需要进一步研究。
然而,由于芬太尼和吗啡都是作用持续时间较长的阿片类药物,因此可能会导致长期深度镇静引起的并发症。相比之下,瑞芬太尼是一种超短效阿片类药物,半衰期较短约3-4 分钟。尽管临床试验、系统评价和荟萃分析表明,瑞芬太尼的使用可能与机械通气持续时间和 ICU 住院时间缩短有关,但其在澳大利亚 ICU 中的使用并不频繁或罕见。虽然尚未探讨其原因,但可能的原因是由于直到最近瑞芬太尼的高成本以及接触麻醉实践有限的重症医生对其使用相对不熟悉。
在我们的 ICU 中,芬太尼历来是默认的阿片类镇静辅助剂,审计显示长期存在过度镇静的问题。近年来,使用瑞芬太尼作为机械通气患者的镇静辅助剂已变得越来越普遍,最初是在脑损伤患者中使用,然后在临床其他病人中更广泛地使用。我们进行了一项由研究者发起、务实、非盲态前瞻性随机对照试验,比较瑞芬太尼和芬太尼输注作为机械通气患者镇静辅助药物的可行性。
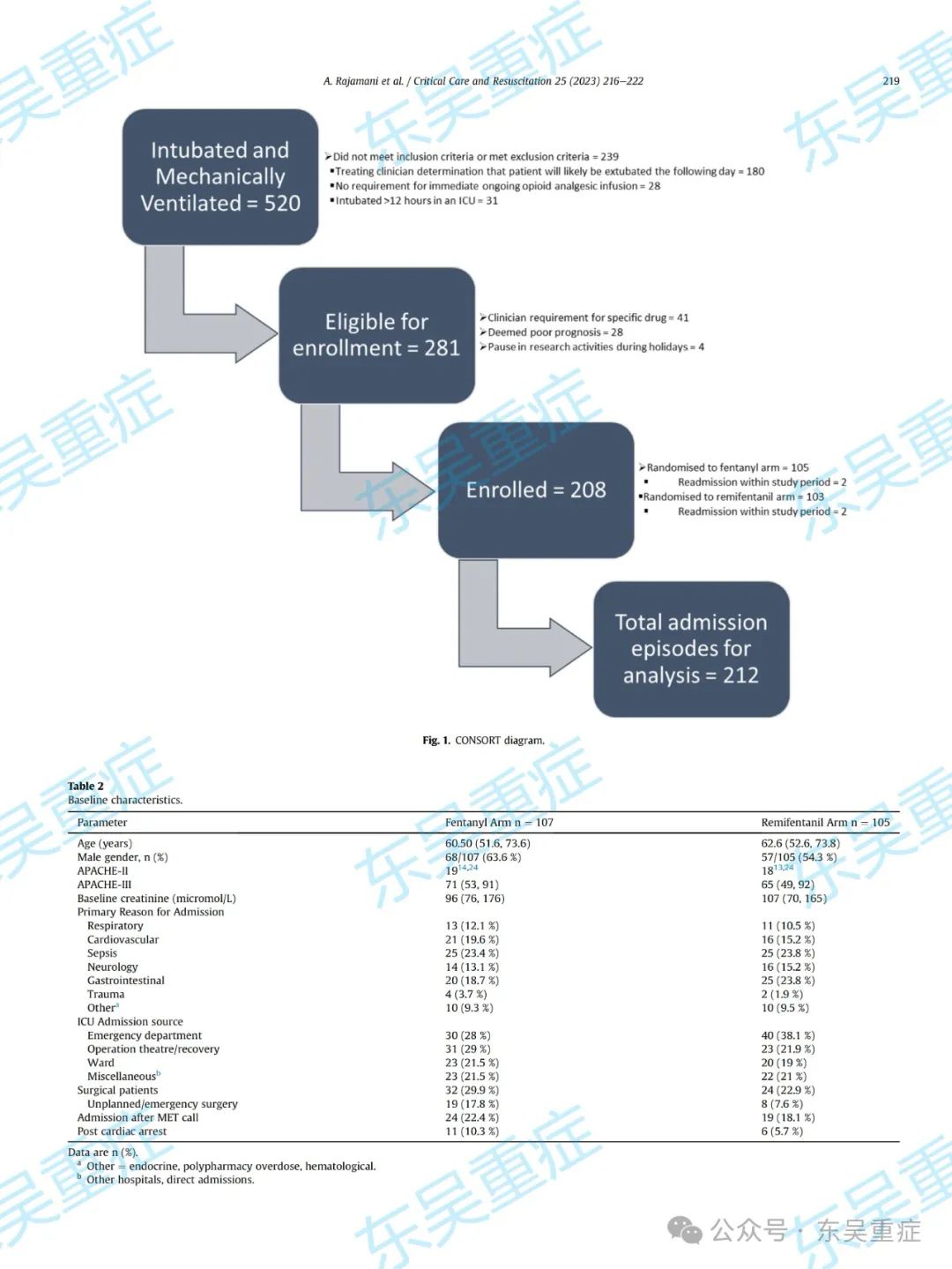
共有 281 名插管和机械通气患者符合纳入标准。其中,208 名患者入组,其中 4 名患者在 28 天的研究期间重新入院。图 1 显示了包含注册详细信息的 CONSORT 图。没有失踪的病人。两组在入住 ICU 的原因、疾病严重程度和基线肾功能方面非常匹配。瑞芬太尼组的患者更有可能是年龄较大的女性。表 2 总结了基线特征。
根据我们的主要结局标准,我们平均每周能够招募 3.7 名患者,超出了我们每周至少招募一名患者的预定目标。对于我们的第二个标准(即在研究期间遵守研究药物治疗方案),总共 80.6% 的患者将研究阿片类药物用作唯一阿片类药物(芬太尼组 90 名患者(84.1%)与瑞芬太尼组 81 名患者(77.1%)在两组中,阿片类药物的改变通常发生在第二周第 10 天和第 14 天之间。在芬太尼组中改变阿片类药物输注的 17 名患者中,阿片类药物的选择是吗啡(11 名患者)、瑞芬太尼(4 名患者)瑞芬太尼组中 24 名改变阿片类药物输注的患者中,选择的阿片类药物为吗啡(12 名患者)、芬太尼(11 名患者)和氢吗啡酮(1 名患者)。在记录原因的 23 名患者中,17 名腹部手术后患者的原因是镇痛欠佳、镇静欠佳2例和呼吸机不同步3例。在 15 名患者中,阿片类药物转换发生在以下情况:为了采取舒适措施,患者姑息拔管。
芬太尼组阿片类药物输注的平均 (SD) 剂量为 5.24 ± 2.08 ug/kg/h,瑞芬太尼组为 9.49 ± 2.69 ug/kg/h(0.16 mcg/kg/min ±0.05 mcg/kg/min)。芬太尼组中异丙酚输注的平均 (SD) 剂量(10 mg/ml 浓度)为 50 ± 57 mg/h,瑞芬太尼组为 48.2 ± 55.8 mg/h。两组的中位 RASS 均为 2(表 2)。总体而言,与瑞芬太尼组相比,芬太尼组的并发症发生次数更多(表 3)。两组中身体约束的使用情况相似(芬太尼组有 16 次,瑞芬太尼组有 18 次)。当对每位患者每天的这些并发症进行分析时,芬太尼组中这些并发症的发生次数多于瑞芬太尼组(表 3)。两组之间的 ICU 或住院死亡率没有显着差异。瑞芬太尼组的 ICU 死亡率为 27.6%,芬太尼组为 24.3%;p=0.60。瑞芬太尼组的医院死亡率为 30.5%,而芬太尼组的医院死亡率为 26.2%;p=0.50。
然而,瑞芬太尼组患者的 VFD、非ICU天数和HFD天数较多,其中前者具有统计学意义(表 3b)。瑞芬太尼组总计药物费用为 4401.6 美元(每位患者 41.9 美元),试验中芬太尼组总计药物费用为 3388.5 美元(每位患者 31.7 美元)。
这项单中心、务实的前瞻性随机对照试验比较了瑞芬太尼和芬太尼连续输注作为机械通气患者镇静辅助药物的情况。它证明了入组的可行性,但未能达到研究的 90% 依从性目标——阿片类药物是患者通气期间唯一的阿片类药物输注。瑞芬太尼组的安全性与芬太尼组相当或更好,具有更好的临床意义结果,例如并发症更少、谵妄发作更少、第 28 天的 VFD 次数更多。
我们的结果强调了使用实用标准招募患者参加镇痛相关研究的优点和缺点。尽管插管后 12 小时的招募窗口很紧,但务实的纳入标准有助于实现高入组率,但代价是入组具有不同镇痛需求的患者,从气管插管不耐受的镇静辅助剂到呼吸衰竭的深度镇静再到术后镇痛。此外,该研究的开放标签性质可能解释了阿片类药物治疗方案缺乏依从性。由于芬太尼是我们 ICU 中最常用的阿片类药物,因此临床工作人员可能对瑞芬太尼的使用和滴定不太熟悉/信心不足,这可能降低了瑞芬太尼组的依从性。考虑到如此广泛的纳入标准,我们预定义的 90% 合规目标也许是乐观的。未来的研究可能需要采用盲法设计并修改纳入标准或允许在镇痛效果不佳的患者中联合使用其他阿片类药物。
尽管两组均按照我们默认的镇静目标进行镇静,但芬太尼的剂量略高于 ANALGESIC 试验中报告的每小时剂量。可能是由于芬太尼的情境敏感半衰期较长而产生残留镇静作用高剂量使用芬太尼组的患者谵妄发生率较高。这可能会导致更多的并发症、更少的 VFD 以及更长的 ICU 住院时间。早期拔管和/或 ICU 停留节省成本的潜力需要在动力充足的多中心 2 期研究中进行评估。
我们的研究有几个优点。这是在澳大利亚 ICU 中进行的首次此类前瞻性随机对照试验。结果与其他国家之前比较瑞芬太尼和芬太尼的单中心研究大致一致,这些研究表明瑞芬太尼可能与较短的机械通气时间、住院时间和较低的谵妄发生率有关。然而,我们的研究样本量最大,病例组合来自普通 ICU。由于这是在澳大利亚进行的第一项研究,因此结果可能与澳大利亚新西兰的实践特别相关。内部效度是稳健的,具有明确的研究问题、纳入/排除标准、前瞻性设计、连续筛选、早期入组、意向治疗分析和盲法统计分析,以尽量减少非盲设计产生的偏差。务实的设计允许不间断的患者登记、现有 ICU 实践中的临床管理,以及由于从现有 ICU 数据系统自动收集数据而最大限度地减少研究人员的额外负担。
有几个限制。由于资金限制而选择的实用设计既有优点也有缺点(表 1)。一个特别的缺点是缺乏临床医生对阿片类药物分配组的盲法,因为盲法阿片类制剂会给护士和/或药剂师带来过重的负担。我们采取了两个步骤来尽量减少偏见:第一,临床工作人员有权完全独立地做出管理决策,无需咨询研究团队。由于临床原因,近 20% 的患者出现阿片类药物改变,这证明了研究团队没有干预。此外,盲法统计分析确保了数据的完整性。然而,尽管次要结果表明瑞芬太尼可能会缩短机械通气的持续时间并降低并发症的发生率,但尚不清楚这些差异是否是由于开放标签试验设计导致的临床医生偏差造成的。第二个限制是样本量不足,无法评估具有临床意义的结果(表 2)。这可能夸大了治疗效果。第三,基线特征的差异(瑞芬太尼组来自急诊科的患者较多,芬太尼组来自外科手术的患者较多)可能对结果差异产生了一些影响。第四,成本分析受到研究期间芬太尼成本增加的影响。使用新冠疫情前每芬太尼 500 毫克安瓿(DBL 品牌)的成本为 0.845 美元,芬太尼的累计药房成本将为 1272.6 美元(每位患者 11.9 美元),而我们的分析为 3388.5 美元(每位患者 31.7 美元)。瑞芬太尼是否可以通过减少 ICU 住院时间来更经济,仍有待未来研究评估。最后,单中心设计限制了具有相似病例组合和临床管理实践的 ICU 的外部有效性。
我们证明了招募患者进行前瞻性随机对照试验的可行性,比较瑞芬太尼和芬太尼作为机械通气患者的镇静辅助剂。我们未能达到研究阿片类药物依从性目标,可能是因为患者有复杂的镇静/镇痛需求。次要结果表明瑞芬太尼可以减少机械通气持续时间并降低并发症的发生率。由于该研究没有足够的动力来评估这些结果,因此需要进行充分动力的多中心 2 期研究来验证这些结果。